
■ Médecin – patient :
Divulgation des incidents liés à la sécurité du patient

Introduction
En cas de résultat clinique imprévu, les médecins ont l’obligation éthique, professionnelle et légale de divulguer les préjudices découlant de la prestation de soins aux patients.
Malgré le dévouement du médecin et son engagement à prodiguer les meilleurs soins possible, des résultats imprévus peuvent survenir. Le Code d’éthique et de professionnalisme de l’Association médicale canadienne stipule que les médecins doivent « prendre toutes les mesures raisonnables pour prévenir ou réduire au minimum les préjudices; aviser les patients d’un risque de préjudices ou de préjudices survenus ». 1 Au Québec, le Code de déontologie des médecins stipule que le médecin doit « informer […] son patient ou le représentant légal de ce dernier, d’un accident ou d’une complication susceptible d’entraîner ou ayant entraîné des conséquences significatives sur son état de santé ou son intégrité physique ». 2
Certaines juridictions ont également promulgué des lois régissant la divulgation d’incidents liés à la sécurité des patients. Bien que les termes utilisés puissent varier, le but de la législation est de favoriser la divulgation. Les médecins doivent également connaître et respecter les lignes directrices ou normes de divulgation de leur organisme de réglementation de la médecine (Collège) 3 et toute politique en place dans l’établissement où ils exercent leur pratique.
L’ACPM encourage les discussions franches et ouvertes avec les patients à la suite d’incidents liés à leur sécurité. Néanmoins, après qu’une action en justice a été intentée ou qu’une plainte a été déposée auprès du Collège, les médecins devraient s’abstenir de communiquer directement avec le patient. Dans de telles situations, les médecins devraient consulter l’ACPM dès que possible.
La rencontre de divulgation permet de :
- fournir des renseignements;
- favoriser la sécurité et la qualité des soins médicaux;
- contribuer au maintien de la confiance;
- renforcer la relation médecin-patient.
Le maintien de la confiance d’un patient ayant subi un incident lié à sa sécurité (accident au Québec) repose sur la force de la relation médecin-patient déjà établie. Pour assurer une solide relation thérapeutique, le médecin peut :
- avoir des discussions pertinentes sur le consentement;
- explorer et établir des attentes réalistes sur les résultats;
- prendre le temps de comprendre les craintes, les idées, les émotions et les attentes du patient et en tenir compte;
- prendre le temps de répondre aux questions et d’expliquer les concepts.
La divulgation vise à préserver la relation médecin-patient et à améliorer la qualité et la sécurité des soins de santé. Bien que la divulgation puisse causer du stress au patient, à sa famille et aux professionnels, elle permet d’amorcer le processus de guérison émotionnelle et, s’il y a lieu, l’enquête d’amélioration de la qualité pour prévenir la récurrence.
Conseils en matière de bonnes pratiques
L’Organisation mondiale de la Santé (OMS) fournit une terminologie facilitant le partage et l’apprentissage de l’information sur la sécurité des patients à l’échelle mondiale. 4
Incident lié à la sécurité du patient : Événement ou circonstance qui aurait pu causer ou qui a causé un préjudice au patient.
Incident préjudiciable : Incident lié à la sécurité du patient qui a causé un préjudice au patient. Ce type d’incident comprend les préjudices causés par des défaillances du système et un manquement dans la pratique d’un professionnel.
Incident sans préjudice : Incident lié à la sécurité du patient qui a atteint le patient sans toutefois entraîner de préjudice discernable.
Incident évité de justesse : Incident lié à la sécurité du patient qui n’a pas atteint le patient.
Au Québec, les termes accident et incident sont définis dans les lois applicables. Aucun de ces deux termes ne correspond exactement à la terminologie de l’OMS. Au Québec, un accident est défini comme une « action ou situation où le risque se réalise et est, ou pourrait être, à l’origine de conséquences sur l’état de santé ou le bien-être de l’usager, du personnel, d’un professionnel concerné ou d’un tiers ». En revanche, le terme incident est défini comme une « action ou une situation qui n’entraîne pas de conséquence sur l’état de santé ou le bien-être d’un usager, du personnel, d’un professionnel concerné ou d’un tiers mais dont le résultat est inhabituel et qui, en d’autres occasions, pourrait entraîner des conséquences ».
À la suite d’un préjudice découlant de la prestation de soins de santé, le patient a des besoins cliniques, émotionnels et d’information. À la suite d’un résultat clinique imprévu, le patient veut :
- que l’on reconnaisse qu’une situation inhabituelle est survenue;
- savoir les faits connus sur ce qui s’est produit;
- comprendre les prochaines étapes recommandées relativement à ses soins;
- recevoir une expression sincère de sollicitude et de regret;
- être assuré que, autant que possible, des mesures appropriées sont prises pour éviter la récurrence d’un tel événement, pour lui-même ou d’autres patients.
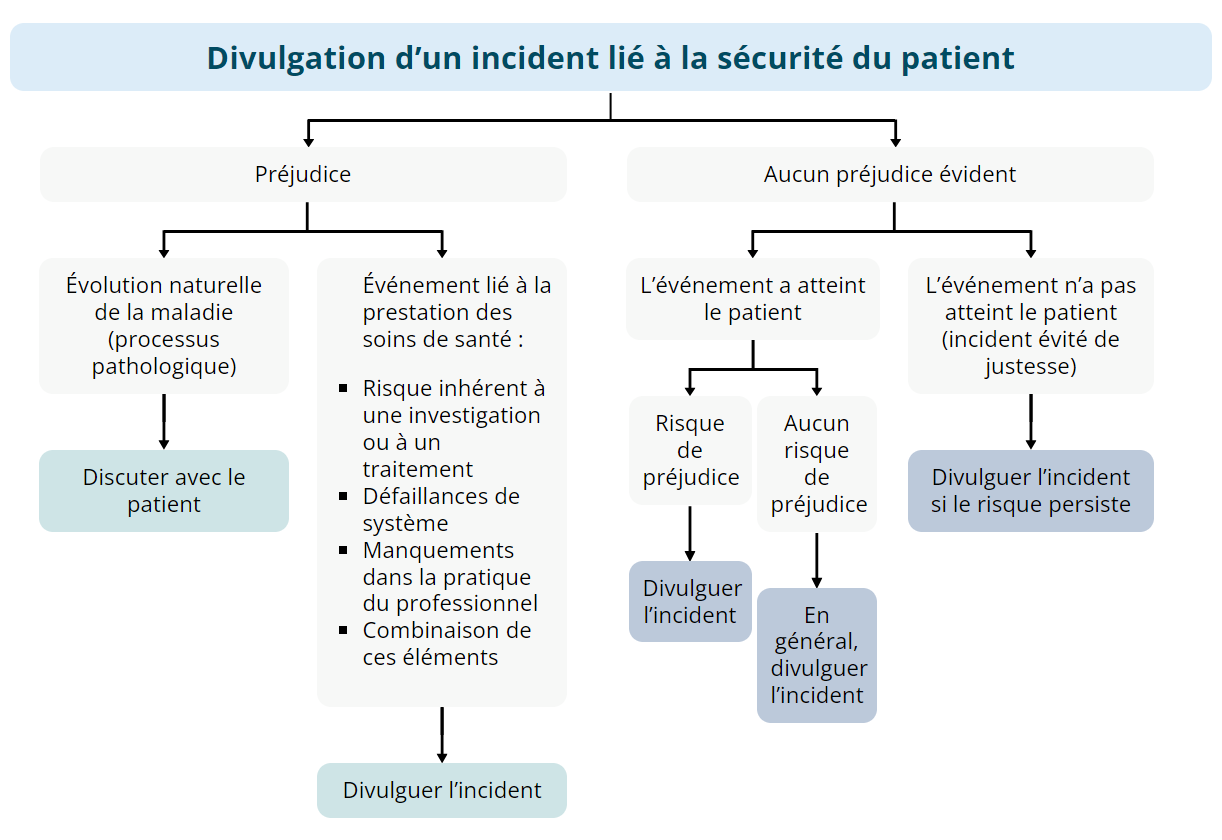
Les événements imprévus n’entraînent pas nécessairement un préjudice pour le patient. Ils peuvent également être dus à plusieurs circonstances, comme le montre le diagramme ci-dessous. Quelle que soit la nature de l’événement, il est généralement préférable de divulguer les faits au patient de façon transparente et directe.
Divulgation d’un incident lié à la sécurité du patient
-
Préjudice
-
Évolution naturelle de la maladie (processus pathologique)
-
Discuter avec le patient
-
-
- Événement lié à la prestation des soins de santé :
- Risque inhérent à une investigation ou à un traitement
- Défaillances de système
- Manquements dans la pratique du professionnel
- Combinaison de ces éléments
-
Divulguer l’incident
-
-
Aucun préjudice évident
-
L’événement a atteint le patient
-
Risque de préjudice
-
Divulguer l’incident
-
-
Aucun risque de préjudice
-
En général, divulguer l’incident
-
-
-
L’événement n’a pas atteint le patient (incident évité de justesse)
-
Divulguer l’incident si le risque persiste
-
-
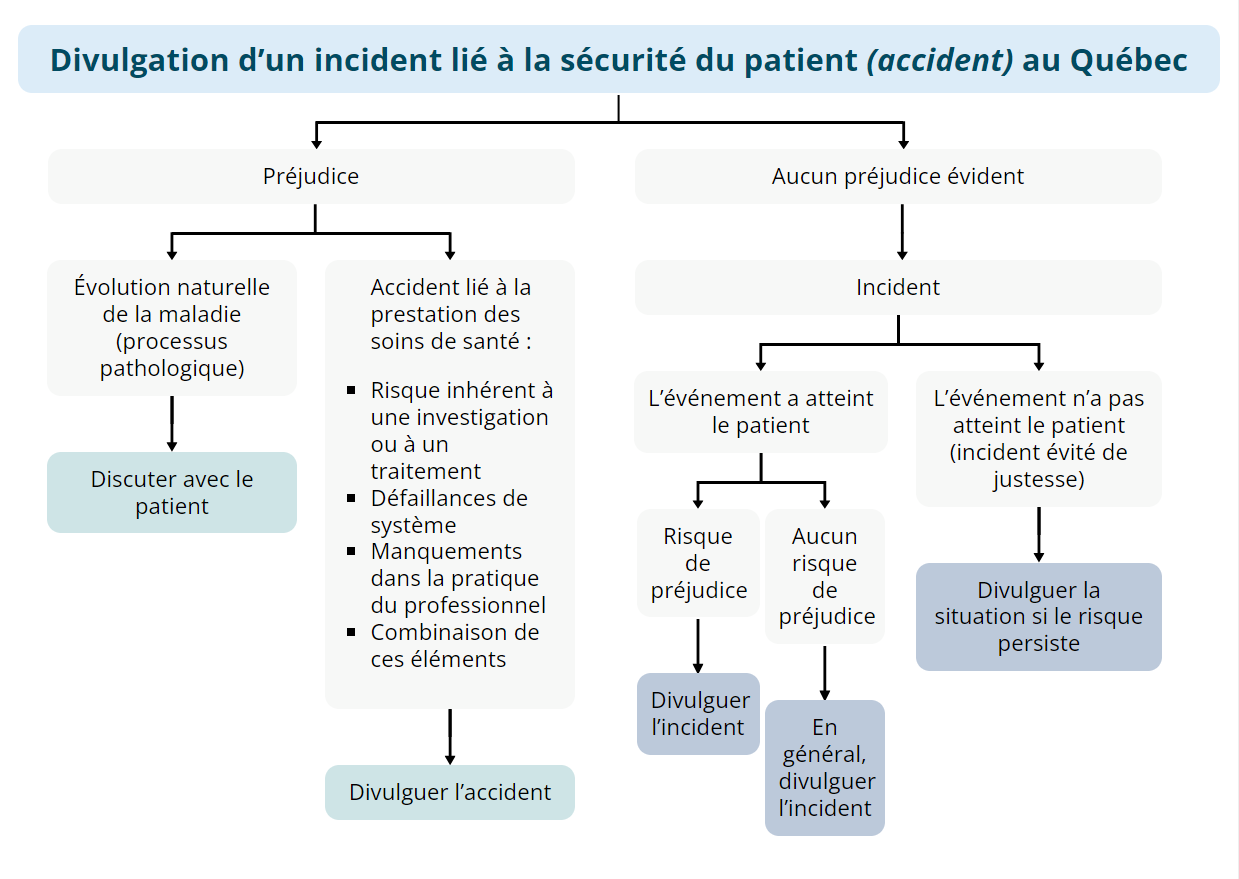
La Loi visant à rendre le système de santé et de services sociaux plus efficace du Québec définit les termes accident et incident et clarifie la nécessité de divulguer ces événements aux patients. 5
Le Code de déontologie des médecins du Québec stipule que le « médecin doit informer, le plus tôt possible, son patient ou le représentant légal de ce dernier, d’un accident ou d’une complication susceptible d’entraîner ou ayant entraîné des conséquences significatives sur son état de santé ou son intégrité physique ». 2
Divulgation d’un incident lié à la sécurité du patient (accident) au Québec
-
Préjudice
-
Évolution naturelle de la maladie (processus pathologique)
-
Discuter avec le patient
-
-
- Accident lié à la prestation des soins de santé :
- Risque inhérent à une investigation ou à un traitement
- Défaillances de système
- Manquements dans la pratique du professionnel
- Combinaison de ces éléments
-
Divulguer l’accident
-
-
Aucun préjudice évident
-
Incident
-
L’événement a atteint le patient
-
Risque de préjudice
-
Divulguer l’incident
-
-
Aucun risque de préjudice
-
En général, divulguer l’incident
-
-
-
L’événement n’a pas atteint le patient (incident évité de justesse)
-
Divulguer la situation si le risque persiste
-
-
-
Accident
Un accident est une « action ou situation où le risque se réalise et est, ou pourrait être, à l’origine de conséquences sur l’état de santé ou le bien-être de l’usager, du personnel, d’un professionnel concerné ou d’un tiers ». 5
Tout accident doit être divulgué au patient.
Incident
Un incident est une « action ou une situation qui n’entraîne pas de conséquence sur l’état de santé ou le bien-être d’un usager, du personnel, d’un professionnel concerné ou d’un tiers mais dont le résultat est inhabituel et qui, en d’autres occasions, pourrait entraîner des conséquences ». 5
Un incident, tel que défini au Québec, peut nécessiter une divulgation si :
- l’incident a atteint le patient mais n’a eu aucune conséquence. En général, ces incidents doivent être divulgués aux patients;
- l’incident n’a pas atteint le patient (c.-à-d. que l’incident a été détecté à temps), mais il y a eu risque de préjudice. Le patient devrait être informé de l’incident si un risque similaire persiste pour sa sécurité, ou si le patient est au courant de l’incident et qu’une explication permettrait d’apaiser ses inquiétudes et de le mettre en confiance.
Au Québec, la loi exige que les établissements de santé publics comme les hôpitaux produisent un rapport dans le format prescrit (formulaire AH-223) pour la déclaration des accidents et incidents. Une copie du rapport est conservée dans le dossier médical du patient. Le fait de remplir ce formulaire ne constitue pas une divulgation au patient. Il sert plutôt à aviser l’administration de l’établissement de l’événement. Par conséquent, même si un événement n’atteint pas le patient, il est conseillé d’aviser le patient de l’incident ou de l’accident, de la production du rapport et de toute mesure préventive subséquente mise en place. On réduit ainsi les risques de malentendu ou de méfiance dans le cas où le patient consulterait le dossier médical et le rapport dans l’avenir.
Il arrive que des événements imprévus dans la prestation des soins de santé ne causent aucun préjudice évident. De tels événements peuvent se produire dans les situations suivantes :
Incident sans préjudice
L’événement a atteint le patient, mais il n’y a eu aucun préjudice au moment où il est survenu. Cependant, il existe parfois un risque de préjudice à la suite d’un incident, c’est-à-dire que le préjudice peut se manifester plus tard. Par exemple, un patient exposé à un équipement mal stérilisé pourrait par la suite développer une infection virale. L’infection mettrait du temps à se manifester et une surveillance itérative serait nécessaire. Les incidents sans préjudice doivent être divulgués.
Incident évité de justesse
L’événement n’a pas atteint le patient grâce à une intervention rapide ou à un heureux hasard. En général, il n’est pas nécessaire de divulguer un incident évité de justesse, mais il y a des exceptions. Le patient doit être informé de l’incident évité de justesse si un risque similaire persiste pour sa sécurité, ou si le patient est au courant de l’incident et qu’une explication permettait d’apaiser ses inquiétudes et de le mettre en confiance. Si un incident évité de justesse est consigné dans le dossier médical (comme c’est le cas au Québec, dans le formulaire AH-223), il est conseillé d’informer le patient de l’incident évité de justesse.
Pour assurer une divulgation adéquate, il est recommandé d’avoir des discussions aux deux étapes :
1. divulgation initiale
La divulgation initiale devrait :
- avoir lieu dès que raisonnablement possible suivant l’incident lié à la sécurité du patient;
- porter sur les faits connus, sans spéculation, en particulier sur les besoins émotionnels et d’information du patient;
- servir à démontrer de l’empathie au patient;
- établir la voie à suivre.
Il y a lieu de fournir de l’information concernant le processus d’enquête qui sera suivi et ce que le patient peut s’attendre à apprendre. S’ils sont connus, les délais précis devraient être communiqués.
2. divulgation subséquente
Certains événements peuvent être examinés par un comité d’amélioration de la qualité (ou comité d’évaluation médicale, dentaire et pharmaceutique, au Québec) de l’établissement. Cet examen vise à comprendre les facteurs qui ont contribué à l’incident lié à la sécurité du patient pour améliorer les systèmes et ainsi éviter qu’un tel incident se reproduise.
La divulgation subséquente :
- porte avant tout sur les causes du préjudice, telles que déterminées par l’analyse après l’événement;
- fournit un résumé des changements apportés aux processus pour réduire la probabilité de récurrence;
- peut comporter des excuses de la part du professionnel ou de l’établissement, selon le cas.
Tout au long du processus de divulgation, les patients ont avantage à savoir avec qui communiquer s’ils ont d’autres préoccupations ou questions. Un membre désigné du personnel, comme un professionnel de la santé ou un administrateur, peut s’assurer que le processus de divulgation progresse bien et que les besoins du patient et des professionnels sont satisfaits.
1. En premier lieu : Veiller aux soins cliniques
- Répondre aux besoins cliniques et traiter les urgences
- Songer aux prochaines étapes de soins
- Obtenir un consentement éclairé pour tout autre soin requis
- Fournir un soutien émotionnel
- Consigner l’incident lié à la sécurité du patient au dossier
2. Planifier la divulgation initiale
- Quels sont les faits?
- Qui doit participer à la rencontre?
- Quand et où aura lieu la rencontre?
- Demander de l’aide au besoin
3. Rencontre de divulgation initiale
- Communiquer les faits connus
- Faire preuve d’empathie
- Éviter de spéculer et d’accuser les autres
Songer aux prochaines étapes de soins
Déterminer s’il est approprié que le médecin ou l’équipe prodigue des soins supplémentaires.
Envisager de transférer les soins du patient à un autre médecin dans l’un ou l’autre des cas suivants :
- le patient en fait la demande ou préfère que ses soins soient transférés;
- l’état du patient nécessite des soins que le médecin n’est pas en mesure de lui fournir;
- le médecin juge que son état émotionnel peut nuire à la prestation des soins requis.
Expliquer les raisons du transfert de soins au patient pour éviter qu’il se sente abandonné.
Établir les faits
Le médecin devrait communiquer avec le patient dès que possible après l’incident lié à sa sécurité, en mettant l’accent sur les faits connus et en étant prêt à fournir d’autres renseignements plus tard à mesure qu’ils sont connus. Avant de rencontrer le patient, le médecin le plus responsable (MPR) devrait déterminer les faits connus afin d’obtenir une compréhension préliminaire des événements. Lors de cette rencontre, le médecin devra probablement discuter avec d’autres professionnels de la santé impliqués dans l’incident lié à la sécurité du patient et examiner le dossier médical.
Les causes de l’incident ne sont généralement pas toutes connues au moment de la divulgation initiale, et il faudra expliquer cette situation au patient.
Le médecin devrait organiser ses pensées et sa justification avant de rencontrer le patient et se préparer aux réactions émotives et aux questions.
Si possible, le médecin devrait également confirmer la nécessité d’une évaluation d’amélioration de la qualité concernant l’incident lié à la sécurité du patient.
Déterminer qui doit participer à la rencontre
Étant donné que le MPR a souvent la relation la mieux établie avec le patient, il devrait généralement diriger la rencontre. Si le MPR n’est pas disponible, un délégué compétent peut mener la discussion et expliquer, en faisant preuve d’empathie, les raisons pour lesquelles le MPR est absent. La personne qui dirige la rencontre devrait être en mesure de fournir les renseignements nécessaires au patient et de répondre à toute question clinique.
Le médecin devrait demander au patient qui il souhaiterait voir participer à la discussion. Selon la nature de l’événement ou la réaction anticipée du patient, le médecin peut, avec sa permission, envisager de convier d’autres participants à la discussion, notamment :
- des membres de la famille;
- d’autres professionnels de la santé directement impliqués dans les soins ou qui peuvent fournir des commentaires importants sur les soins futurs;
- des apprenants;
- des communicateurs qualifiés;
- un interprète du domaine de la santé (idéalement, une personne autre qu’un membre de la famille);
- toute personne dont la présence est requise pour répondre aux besoins particuliers du patient (p. ex., aspect culturel, vue, audition, besoins spirituels).
Il faut commencer par exprimer de la sympathie et de la compassion au patient relativement aux circonstances :
- communiquer les faits connus;
- faire preuve d’empathie;
- éviter de spéculer ou d’accuser les autres;
- fournir un soutien émotionnel;
- prévoir des rencontres aussi souvent que nécessaire pour soutenir le patient et répondre à ses besoins cliniques, émotionnels et d’information.
Communiquer les faits connus
Aucune rencontre de divulgation ne sera parfaite. Malgré la planification de la discussion et l’anticipation des besoins du patient, il n’y a pas de scénario à suivre. Le médecin devrait communiquer les faits connus dans un langage compréhensible pour le patient. Il devrait aussi veiller à ne pas sauter aux conclusions avant de connaître tous les faits.
Faire preuve d’empathie
Le médecin doit porter attention à la quantité de renseignements qu’il fournit et à ce que le patient est prêt à entendre. Il faut laisser le temps au patient d’assimiler l’information à un rythme qui lui est acceptable. Il n’y a pas lieu de craindre les moments de silence, car ils permettent de digérer l’information et de réfléchir.
Il convient d’encourager le patient à donner son point de vue sur ce qui s’est passé et à exprimer ses besoins. Une bonne communication implique souvent d’écouter plus que de parler; le patient a besoin de sentir qu’il a été entendu.
Le médecin doit faire preuve d’honnêteté, de sincérité et de compassion. L’impression que le médecin n’a pas pris au sérieux les inquiétudes du patient entraîne souvent un sentiment d’insatisfaction et d’autres plaintes.
Éviter de spéculer ou d’accuser les autres
Le fait de ne penser qu’à ses propres intérêts et d’être sur la défensive, en plus d’accuser d’autres personnes, ne fera qu’augmenter les tensions et n’aidera en rien.
Fournir un soutien émotionnel
Le patient et sa famille vivent toute une gamme d’émotions à la suite d’un incident préjudiciable. La surprise peut se transformer en méfiance, en frustration ou en colère. Il est important de répondre aux besoins émotionnels du patient et de lui démontrer du soutien. Le but est de favoriser la guérison et de maintenir ou rétablir la confiance.
Il est approprié que le médecin déclare être désolé pour les événements survenus à chaque rencontre de divulgation. La plupart des patients et des familles sont reconnaissants lorsque le médecin et l’équipe de soins expriment une sollicitude et des regrets sincères.
- Si le préjudice découle de l’évolution de la maladie sous-jacente :
L’expression de sollicitude et de sympathie suffit, et le patient et sa famille pourraient en être reconnaissants.
- Si le préjudice est lié à un risque inhérent à une investigation ou à un traitement :
L’expression de regrets s’impose, par exemple en disant : « Je suis désolé de ce qui vous est arrivé. » Il convient de ne pas accepter la responsabilité de l’événement. Il pourrait être utile de se reporter à la discussion préalable au consentement lors de conversations sur un risque qui s’est réalisé.
-
En cas de préjudice lié de façon évidente et indéniable à un manquement dans la pratique d’un professionnel ou de l’établissement (par exemple, une intervention sur le mauvais patient ou au mauvais champ opératoire ou l’administration du mauvais médicament) :
-
Le professionnel et/ou le représentant de l’organisme responsables devraient envisager d’offrir des excuses hâtives. Une déclaration comme « Je suis désolé que le mauvais rein ait été retiré » ou « Je suis désolé, nous avons retiré le mauvais rein » peut être utile pour favoriser la confiance et montrer de l’empathie, même si les facteurs ayant contribué à l’incident lié à la sécurité du patient n’ont pas encore été établis. Le médecin ou le représentant pourrait ensuite dire : « Nous ne savons pas comment cela a pu se produire, mais nous allons procéder à une enquête pour déterminer comment éviter qu’un tel incident se reproduise. »
- Si le préjudice n’est PAS clairement lié à un manquement dans la pratique d’un professionnel ou à une défaillance de système au moment de la divulgation initiale :
Des excuses peuvent ne pas être justifiées avant d’avoir effectué l’évaluation d’amélioration de la qualité relativement à l’événement. Ceci dit, une expression de regrets s’impose, par exemple en disant : « Je suis désolé de ce qui vous est arrivé. »
De plus, lors de la rencontre de divulgation subséquente :
- Si, après une analyse rigoureuse, il a été déterminé que le préjudice est lié à des défaillances de système ou à un manquement dans la pratique d’un professionnel :
Le professionnel ou le représentant de l’organisme responsable devrait envisager d’offrir des excuses. À ce stade, il est approprié de reconnaître la responsabilité du préjudice et de s’excuser.
L’utilisation de mots qui expriment ou laissent entendre une responsabilité juridique, comme « négligence » ou « faute », ou la mention d’un manquement aux normes de pratique doivent être évitées et ne sont pas nécessaires pour présenter des excuses appropriées. De telles décisions judiciaires sont complexes et des organismes indépendants, notamment les tribunaux et les organismes de réglementation de la médecine (Collèges), ont la responsabilité de les établir équitablement.
Lois sur la présentation d’excuses
La plupart des provinces et territoires au Canada ont instauré des lois sur la présentation d’excuses. Les lois qui encadrent la présentation d’excuses favorisent la résolution rapide des conflits en réduisant les inquiétudes sur les implications juridiques d’une excuse. La législation établit généralement une distinction entre les excuses et les aveux de faute; plus précisément, que les déclarations de regrets ou les excuses ne doivent pas être interprétées comme des aveux de faute ou de responsabilité dans le contexte juridique.
Même en l’absence de loi sur la présentation d’excuses, il est important de s’excuser pour commencer le processus de guérison émotionnelle.
Après une enquête adéquate, il faut discuter avec le patient de toutes les raisons factuelles concluantes du préjudice. Ces raisons peuvent comprendre :
- des facteurs liés à une maladie sous-jacente;
- les risques reconnus et inévitables inhérents à une investigation ou à un traitement;
- des défaillances de système;
- des manquements dans la pratique d’un professionnel;
- une combinaison de ces éléments.
Lorsque des défaillances de système ou des manquements dans la pratique d’un professionnel sont détectés, il peut être approprié pour l’établissement ou le professionnel concerné de présenter des excuses. Ce geste est un élément important du processus de guérison du patient.
Divulgation subséquente dans la pratique hors établissement
Dans un cabinet ou une clinique, le médecin superviseur ou le médecin qui gère la clinique est susceptible de mener cette discussion.
Les patients souhaitent généralement connaître tout changement apporté à la pratique pour prévenir la récurrence d’un incident lié à la sécurité des patients (accident au Québec).
Divulgation subséquente en milieu hospitalier et en établissement
Les responsables d’hôpitaux ou d’établissements de santé (par exemple le service de gestion des risques) sont généralement responsables de la divulgation subséquente. Ils déterminent quels renseignements seront divulgués au patient à ce stade. Il peut y avoir des restrictions applicables aux renseignements qui peuvent être transmis aux patients en raison des lois, règlements et politiques provinciaux et territoriaux en vigueur pour les hôpitaux et établissements de santé, ainsi que du privilège juridique.
Si le patient et les professionnels le souhaitent, l’hôpital ou l’établissement devrait tout de même fournir au médecin et aux autres professionnels impliqués dans l’événement l’occasion de participer à ces discussions.
Si un médecin a des inquiétudes au sujet des soins cliniques prodigués par un autre professionnel, ce médecin devrait d’abord déterminer s’il en connaît suffisamment sur les faits et les circonstances. De nombreux retards dans le diagnostic découlent de l’évolution variable de la physiopathologie, des symptômes et des signes, ainsi que des manifestations atypiques de maladies. Par conséquent, il est possible que, bien que les apparences puissent laisser croire le contraire, les soins fournis par un autre médecin aient été réellement raisonnables au moment de l’événement, dans le contexte de l’information disponible.
Il est important de ne pas spéculer ni d’accuser qui que ce soit. Un commentaire non éclairé ou irréfléchi constitue un manque de professionnalisme et entraîne souvent de l’insatisfaction ou une plainte d’un patient ou d’un membre de sa famille. Le médecin devrait se concentrer sur les besoins actuels du patient et être conscient que ses commentaires peuvent être préjudiciables pour le patient.
Dans un esprit d’apprentissage, il faut envisager de discuter de manière constructive de l’événement et de la façon dont le cas a évolué avec l’autre professionnel, et l’inviter à participer à la rencontre de divulgation. Cette discussion est particulièrement importante dans les cas d’interprétation pathologique, de résultats d’imagerie diagnostique ou d’analyses de laboratoire. Un chef de département ou un superviseur clinique pourrait fournir une perspective utile ou aider à résoudre un conflit. En cas d’inquiétudes au sujet des soins prodigués par un autre professionnel ou du résultat des soins, le professionnel de la santé initial pourrait être le mieux placé pour discuter des soins avec le patient et pourrait souhaiter avoir l’occasion de le faire.
Il est utile que le médecin informe le professionnel initial de ses préoccupations ou de celles du patient ainsi que des renseignements qu’il a déjà communiqués à ce dernier. La discussion devrait se dérouler dans un esprit de soutien, sans jugement.
Déterminer si un événement constitue un incident lié à la sécurité du patient
Les apprenants sont en première ligne dans la prestation de soins de santé et sont souvent les premiers à reconnaître un incident lié à la sécurité d’un patient (accident au Québec). Ils peuvent se sentir vulnérables lorsqu’ils sont témoins de ce qu’ils croient être un préjudice découlant de la prestation de soins de santé qui n’a pas été reconnu ou divulgué au patient. Dans de telles circonstances, les apprenants devraient envisager une ligne de conduite constructive et respectueuse, en se posant les questions suivantes :
- Ma connaissance des faits est-elle suffisante pour conclure qu’il s’agissait d’un incident lié à la sécurité du patient (accident au Québec)?
- En cas d’incertitude quant aux soins fournis ou à la nécessité de divulguer l’incident :
- Devrais-je aborder respectueusement la justification qui sous-tend la décision, l’action ou l’inaction avec mon superviseur?
- Est-il approprié d’en discuter avec un mentor de confiance, en veillant à préserver la confidentialité du patient et du professionnel?
- Dois-je transmettre la question au directeur de programme ou au doyen du premier cycle?
La mise en place d’une culture de sécurité psychologique et le fait d’encourager une discussion respectueuse aideront à résoudre ces problèmes. Lorsque les superviseurs communiquent leur soutien et leur volonté d’aider, les apprenants se sentent à l’aise d’exprimer toute inquiétude sur un problème particulier, et ce climat favorise des soins médicaux sécuritaires.
Participer aux rencontres de divulgation
Les apprenants peuvent se trouver dans une position où ils doivent divulguer des faits aux patients qui ont subi des préjudices. Bien que les professeurs devraient s’efforcer de faire participer les apprenants à cette partie importante de l’apprentissage, une rencontre de divulgation devrait également inclure le médecin le plus responsable, ainsi que les membres de l’équipe concernés.
Consigner l’incident lié à la sécurité du patient au dossier
Il faut consigner les faits suivants dans le dossier du patient :
- les faits tels qu’ils sont connus (sans spéculation);
- la situation clinique actuelle;
- les discussions sur le consentement, les options et les décisions du patient ou de sa famille concernant toute investigation clinique future et tout traitement;
- tous les soins fournis;
- les consultations et la justification de ces consultations.
Corriger le dossier médical
En règle générale, les dossiers médicaux ne doivent pas être modifiés lorsqu’on est informé d’une action en justice ou d’une plainte. À la suite d’un incident lié à la sécurité d’un patient, si les renseignements cliniques pertinents sont erronés ou incomplets, il est possible d’inclure un addenda, dans la mesure où il est clairement indiqué qu’il s’agit d’une correction. Si les renseignements contenus dans le dossier médical sont erronés ou incomplets, ou s’ils sont susceptibles de poser un risque continu pour la sécurité du patient, il est possible de les rectifier avec soin. Cette correction doit être faite de manière transparente en indiquant clairement le moment et les raisons de la modification et le nom de son auteur.
- Le médecin doit corriger ou modifier seulement ses propres entrées en veillant à ce que la correction soit clairement identifiée comme telle.
- En cas de renseignements manquants ou d’erreurs, il est possible d’inclure une nouvelle entrée dans le dossier, en indiquant clairement qu’il s’agit d’un addenda ou d’une correction.
- Il faut garder à l’esprit les exigences légales ainsi que les exigences de l’organisme de réglementation de la médecine (Collège) compétent au moment d’ajouter des données.
Les corrections apportées à un dossier électronique doivent respecter les mêmes principes que pour un dossier papier.
Si un médecin souhaite examiner le dossier médical d’un patient, mais qu’il ne fait plus partie de son cercle de soins, il pourrait ne pas être autorisé à le consulter en raison des lois ou règlements sur la protection de la vie privée. Avant de consulter le dossier, il faut demander l’autorisation du dépositaire du dossier médical (p. ex., les archives médicales) ou communiquer avec l’ACPM.
Consigner la rencontre de divulgation
Le médecin devrait indiquer les détails suivants concernant la rencontre de divulgation :
- la date, l’heure et le lieu de la rencontre;
- le nom et le rôle des personnes présentes;
- les faits présentés dans la discussion;
- les réactions et les réponses des participants;
- les prochaines étapes convenues;
- tout plan pour assurer le suivi ou fournir des renseignements supplémentaires au patient et à sa famille, au besoin;
- le nom et les coordonnées de la personne-ressource du patient.
L’ACPM encourage les médecins à divulguer aux patients les incidents liés à leur sécurité dès qu’il est raisonnablement possible de le faire, afin de maintenir la confiance et d’éviter les plaintes.
Néanmoins, il arrive parfois qu’un patient menace d’intenter une action en justice ou de déposer une plainte intrahospitalière ou auprès du Collège.
Si un patient a entrepris une action en justice ou si l’on prend au sérieux la menace d’un patient de le faire, il pourrait être dans son intérêt de transférer ses soins à un autre médecin. Même en l’absence d’action en justice, si la confiance dans la relation médecin-patient a été ébranlée, il peut être préférable de transférer les soins.
En cas d’action civile, de plainte au Collège ou de menace d’action en justice, toutes les communications avec le patient devraient être effectuées par l’intermédiaire du conseiller juridique désigné par l’ACPM.
Les incidents liés à la sécurité du patient sont une source de stress pour le patient et sa famille, ainsi que pour le médecin et les autres professionnels de la santé. Dans certains contextes, en cas de détresse émotionnelle importante, il peut être prudent de transférer les soins du patient à un autre médecin.
En tout temps, il est important que les médecins prennent soin de leur propre santé émotionnelle et physique.
- Obtenir du soutien émotionnel auprès de collègues, d’amis de confiance, de la famille ou de son médecin.
- Au cours de ces discussions, éviter d’aborder les détails cliniques et continuer de protéger les renseignements sur la santé du patient.
- Envisager d’obtenir du soutien et d’utiliser les ressources des programmes provinciaux de santé des médecins et visiter la section « Soutien et bien-être des médecins » du site Web de l’ACPM.
Liste de vérification : Divulgation
La divulgation vise à préserver la relation médecin-patient et à améliorer la qualité et la sécurité des soins de santé
Avez-vous :
- assuré la sécurité de l’environnement clinique immédiat (p. ex., retrait de tout équipement défectueux)?
- obtenu le consentement éclairé pour les soins continus?
- déterminé si vous êtes la bonne personne pour prodiguer des soins supplémentaires?
- facilité la prestation d’autres soins, au besoin?
Avez-vous :
- envisagé de communiquer avec l’ACPM pour obtenir des conseils?
- planifié la rencontre initiale avec le patient dans les meilleurs délais raisonnables?
- recueilli les faits connus pour avoir une compréhension préliminaire de l’événement?
- établi la distinction entre les faits et les conjectures concernant les raisons qui sous-tendent l’événement?
- déterminé s’il y aura une évaluation d’amélioration de la qualité?
- anticipé les questions et les réactions du patient?
- tenu compte des préférences du patient quant aux participants à la rencontre?
- invité les personnes qui ont un rôle direct dans la prestation de soins cliniques et/ou de soutien émotionnel au patient
- déterminé le moment et le lieu de la rencontre?
Avez-vous :
- envisagé de communiquer avec l’ACPM pour obtenir des conseils?
- assuré la présence du médecin le plus responsable (MPR)?
- convenu d’un endroit privé pour rencontrer le patient?
- pris des mesures pour éviter toute interruption (par exemple, avez-vous remis votre téléavertisseur ou votre téléphone à quelqu’un)?
- commencé la discussion en exprimant de la sympathie et de la compassion au patient relativement aux circonstances?
- communiqué les faits connus?
- évité d’utiliser un jargon?
- évité de spéculer ou d’accuser quelqu’un d’autre?
- répondu aux besoins émotionnels et d’information du patient?
- encouragé le patient à donner son point de vue sur ce qui s’est passé et à exprimer ses besoins?
- fait preuve de sensibilité et d’empathie?
- fait preuve de professionnalisme et pris soin de ne pas paraître sur la défensive?
- décrit brièvement le processus d’amélioration de la qualité qui sera suivi et ce que le patient et sa famille peuvent s’attendre à apprendre?
- abordé les délais du processus d’amélioration de la qualité, s’ils sont connus?
- évalué le degré de compréhension et de satisfaction du patient?
- demandé si d’autres mesures peuvent être prises pour aider le patient à l’heure actuelle?
- fourni au patient le nom et le numéro de téléphone d’une personne-ressource?
- fixé des rencontres de suivi?
- fait preuve d’empathie et de soutien sincères?
Avez-vous :
- envisagé de communiquer avec l’ACPM pour obtenir des conseils?
- exprimé que vous êtes désolé pour les événements survenus ou l’état du patient?
- exprimé de la sollicitude et de la sympathie (si le préjudice découle de l’évolution de la maladie sous-jacente)?
- exprimé des regrets (si les circonstances ayant mené au préjudice ne sont pas claires ou si le préjudice est lié à un risque inhérent d’une investigation ou d’un traitement)?
- présenté des excuses, si le préjudice découle clairement d’une erreur (mauvais médicament, mauvaise dose, mauvaise intervention chirurgicale, mauvais patient, etc.)?
Avez-vous :
- envisagé de communiquer avec l’ACPM pour obtenir des conseils?
- pris connaissance des nouveaux faits cliniques, y compris les causes factuelles concluantes des préjudices que le patient a le droit de connaître?
- déterminé les restrictions applicables aux renseignements qui peuvent être transmis au patient?
- prévu de participer à ces discussions avec les responsables de l’hôpital ou le directeur de la clinique, si le patient y consent?
- déterminé si des excuses de votre part sont souhaitables?
Avez-vous daté et consigné :
- l’incident lié à la sécurité du patient?
- les modifications et ajouts apportés au dossier médical?
- la date et l’heure des rencontres?
- le nom des participants?
- les questions abordées?
- la réaction et les réponses du patient?
- les questions posées et les réponses fournies?
- toute entente sur les prochaines étapes à suivre?
- les expressions d’empathie offertes au patient?
Ressources supplémentaires
- « Médecin-équipe : Sécurité psychologique », Les bonnes pratiques de l’ACPM
- « Médecin-équipe : Délégation et supervision : le travail avec des apprenants », Les bonnes pratiques de l’ACPM
- « Médecin-patient : Tenue des dossiers », Les bonnes pratiques de l’ACPM
Références
-
Association médicale canadienne. Code d’éthique et de professionnalisme de l’AMC, 2018. Accessible : https://www.cma.ca/fr/code-dethique-et-de-professionnalisme-de-lamc
-
Collège des médecins du Québec. Code de déontologie des médecins, 2015. Accessible : http://www.cmq.org/publications-pdf/p-6-2015-01-07-fr-code-de-deontologie-des-medecins.pdf
-
Par exemple, voir Collège des médecins et chirurgiens de l’Alberta. Standards of Practice: Disclosure of Harm, janvier 2010. Accessible : http://www.cpsa.ca/standardspractice/disclosure-of-harm/
-
Organisation mondiale de la Santé. The Conceptual Framework for the International Classification for Patient Safety, janvier 2009. Accessible : https://www.who.int/patientsafety/implementation/taxonomy/ICPS-report/en/
-
Québec. Loi visant à rendre le système de santé et de services sociaux plus efficace, LQ 2023, c 34
AVIS : Les renseignements publiés dans le présent document sont destinés uniquement à des fins générales. Ils ne constituent pas des conseils professionnels spécifiques de nature médicale ou juridique, et n’ont pas pour objet d’établir une « norme de pratique » à l’intention des personnes exerçant une profession de la santé au Canada. L’emploi que vous faites des ressources éducatives de l’ACPM est visé par ce qui précède et l’avis de non-responsabilité de l’ACPM dans son intégralité, « Contrat d’utilisation de l’ACPM ».


