5 minutes
Publié : novembre 2024
À la fin de 2023, l’ACPM comptait 1 096 gastroentérologues parmi ses membres (code de travail 47).
Le graphique ci-dessous présente une comparaison des tendances observées sur une période de 10 ans dans les dossiers médico-légaux ciblant les gastroentérologues et l’ensemble des autres membres de l’ACPM.
Quels sont les risques relatifs de problème médico-légal chez les gastroentérologues?
- Gastroentérologues, plaintes aux Collèges (n = 555)
- Gastroentérologues, actions en justice (n = 179)
- Tous les membres de l’ACPM, plaintes aux Collèges (n = 47 991)
- Tous les membres de l’ACPM, actions en justice (n = 13 970)
Au cours des 10 dernières années, on a observé un taux de plaintes aux Collèges généralement plus élevé chez les gastroentérologues 1 (p<0,05) que chez l’ensemble des membres de l’ACPM.
Le taux d’actions en justice était également plus élevé chez ces spécialistes (p<0,05), surtout dans les dernières années.
Par rapport aux autres gastroentérologues, quel est le risque de vous faire citer dans des dossiers médico-légaux?
Pourcentage de gastroentérologues, fréquence des dossiers sur 5 ans 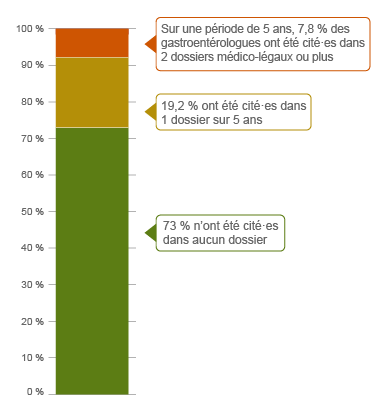
| Aucun dossier |
73,0 |
| 1 dossier |
19,2 |
| 2 à 4 dossiers |
7,8 |
|
Pourcentage de gastroentérologues, fréquence des dossiers sur 1 an 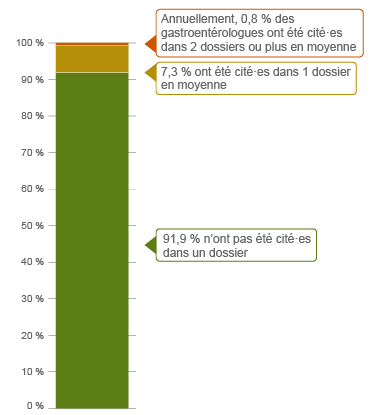
| Aucun dossier |
91,9 |
| 1 dossier |
7,3 |
| 2 à 4 dossiers |
0,8 |
|
Au cours des cinq dernières années (2019-2023) 2, 7,8 % des gastroentérologues ont eu leur nom cité dans deux dossiers ou plus. Cela signifie que ces médecins comptaient plus de dossiers que 92,2 % des autres gastroentérologues.
De plus, 0,8 % de ces spécialistes comptaient en moyenne deux dossiers ou plus par année, et donc plus de dossiers que 99,2 % des autres médecins de la même spécialité.
Les sections suivantes présentent les résultats tirés de 441 dossiers d’actions en justice, de plaintes aux Collèges et de plaintes intrahospitalières conclus par l’ACPM entre 2014 et 2023, et visant des gastroentérologues.
Quelles sont les plaintes le plus souvent émises par les personnes soignées et les critiques le plus couramment formulées par l’expertise médicale? 3 (n = 441)
| Évaluation déficiente |
42 |
11 |
| Erreur de diagnostic |
36 |
16 |
| Problèmes de communication médecin-patient·e |
27 |
14 |
| Comportement non professionnel |
24 |
5 |
| Manquement à faire un test ou une intervention |
20 |
8 |
| Surveillance ou suivi inadéquats |
19 |
9 |
| Préjudice associé à la prestation de soins de santé |
18 |
14 |
| Processus de consentement inadéquat |
18 |
11 |
| Processus décisionnel inadéquat en matière de traitement |
11 |
2 |
| Défaut d’orienter la personne vers une ou un collègue |
9 |
4 |
Les plaintes reflètent le fait que, du point de vue des personnes traitées, un problème est survenu au cours de la prestation des soins. Ces plaintes ne sont pas toujours appuyées par l’opinion de l’expertise médicale. En plus des plaintes émises par les personnes soignées, il arrive que l’expertise ait également des critiques à formuler qui ne sont pas en lien avec les allégations de ces personnes.
Quelles sont les raisons de consultation les plus fréquentes? (n = 441)
- Functional disorders of the intestinal tract (e.g. irritable bowel syndrome, hemorrhoids, constipation) (65)
- Diseases of the esophagus, stomach and duodenum (e.g. GERD, gastric ulcers, esophageal obstruction) (54)
- Inflammatory bowel disease (e.g. ulcerative colitis, Crohn's disease) (43)
- Malignant neoplasms of the digestive organs (38)
- Diverticular disease and polyps (36)
- Disorders of the gallbladder, biliary tract and pancreas (e.g. pancreatitis, cholelithiasis) (29)
Les raisons de consultation citées dans les dossiers médico-légaux reflètent vraisemblablement les pratiques des gastroentérologues, y compris le volume de demandes de consultation liées à une raison particulière, et ne témoignent pas nécessairement du risque élevé des affections en cause.
Sur les 441 dossiers, 71 personnes traitées ont fait l’objet d’un diagnostic manqué, d’un retard de diagnostic ou d’une erreur de diagnostic. Par exemple :
- Diagnostic manqué d’une tumeur de l’intestin grêle après un examen sommaire durant une coloscopie
- Retard du traitement d’un adénocarcinome rectal ayant entraîné le décès d’une patiente, les résultats anormaux de la biopsie n’ayant pas été envoyés à son gastroentérologue
- Défaut d’assurer le suivi de résultats d’analyses sanguines, retardant le diagnostic d’une cirrhose induite par l’hépatite
De plus, 61 personnes ont subi un préjudice associé à la prestation de soins de santé, dans la majorité des cas des perforations du tractus gastro-intestinal durant une coloscopie ou une gastroscopie.
Quels sont les principaux facteurs associés à un préjudice grave 4 dans les dossiers médico-légaux? (n = 441)

Facteurs liés aux patient·es 5
- Âge (plus de 65 ans)
- Antécédents ou présence :
- de malignité gastro-intestinale
- d’obésité
- d’entérite ou de colite non infectieuse
- de cardiopathie artérioscléreuse
- Complications à la suite :
- d’une pancréatite
- d’un infarctus du myocarde
- d’une perforation intestinale
Facteurs liés aux médecins 6
- Évaluation déficiente
- Surveillance ou suivi inadéquats (p. ex. défaut d’assurer le suivi de saignements après l’ablation de plusieurs polypes durant une coloscopie)
- Manquement à faire un test ou une intervention (p. ex. toucher rectal chez une personne présentant un saignement rectal)
- Défaut d’orienter la personne vers une ou un collègue
Facteurs liés au système 6
- Temps d’attente excessif
- Pénuries de ressources
Facteurs propres à l’équipe 6
- Problèmes de communication avec d’autres médecins
Aide-mémoire pour réduire les risques
Les gastroentérologues peuvent gérer les risques comme suit :
- Tenir compte de l’anamnèse de la personne traitée, y compris les comorbidités et les traitements actuels. Effectuer un examen physique systématique approprié.
- Prendre le temps de réfléchir au diagnostic différentiel en tenant compte de tous les facteurs de risque pertinents, y compris les comorbidités et les antécédents chirurgicaux ou familiaux. Solliciter une seconde opinion si le diagnostic est incertain.
- Dans le cas des personnes dont les symptômes persistent ou s’aggravent, ou qui consultent à plusieurs reprises parce que leur état ne s’améliore pas malgré un traitement, réévaluer le diagnostic différentiel, répéter l’examen physique et envisager d’autres diagnostics en prenant soin d’écarter ceux qui sont susceptibles de mettre la vie en danger.
- Lors du choix d’une intervention appropriée qui correspond aux objectifs de santé de la personne traitée, discuter avec elle des autres possibilités raisonnables. Évaluer soigneusement s’il est indiqué d’effectuer une intervention, en particulier chez les personnes à risque élevé.
- Maintenir une conscience situationnelle (c.-à-d. assurer le suivi des mesures prises et anticiper celles qui pourraient s’avérer nécessaires) à l’égard de l’état et de l’évolution de la personne traitée. S’assurer que les membres responsables de l’équipe comprennent l’urgence de toute préoccupation exprimée au sujet de l’état ou de l’évolution d’une personne traitée. Utiliser une terminologie normalisée dans sa communication verbale et au moment de rédiger des notes sur l’état de la personne traitée dans le dossier de santé.
- Défendre les intérêts des patientes et patients, comme il se doit, pour résoudre les problèmes qui surviennent lorsqu’une pénurie de ressources nuit à la prestation de soins sécuritaires; lorsque ce n’est pas possible, établir et mettre en œuvre un plan de contingence clair. Consigner au dossier toute mesure prise en vue de résoudre les problèmes de ressources dans un délai raisonnable.
Limites
Les nombres qui figurent dans ce rapport sont tirés des données médico-légales de l’ACPM. Les dossiers médico-légaux de l’ACPM ne représentent qu’une petite proportion des incidents liés à la sécurité des patientes et patients. De nombreux facteurs peuvent inciter une personne à intenter une poursuite ou à déposer une plainte, et ces facteurs varient grandement en fonction du contexte. Les dossiers médico-légaux peuvent donc être une précieuse source d’information sur des sujets importants, mais on ne peut les considérer comme représentatifs de l’ensemble des incidents liés à la sécurité des patientes et patients.
Maintenant que vous connaissez les risques liés à votre travail…
Limitez les risques médico-légaux grâce aux ressources de l’ACPM.
- Recherche de l’ACPM :
- Ateliers de l’ACPM :
- Ressources éducatives de l’ACPM :
Des questions?
Pour les demandes de données, écrivez à [email protected]
Ce rapport de recherche a bénéficié de l’apport des Dres Catherine Dubé et Erin Kelly de L’Hôpital d’Ottawa. L’ACPM est reconnaissante de leur contribution à ses travaux de recherche.
Notes
-
Les médecins n’ont pas l’obligation de signaler les plaintes au Collège à l’ACPM, et ne le font que sur une base volontaire. Par conséquent, il n’est pas possible de brosser un portrait complet de ce type de dossiers au Canada.
-
En moyenne, un dossier médico-légal est ouvert deux à trois ans après un incident lié à la sécurité d’une ou d’un patient. Ainsi, il est possible qu’un nouveau dossier médico-légal concerne un incident survenu il y a quelques années.
-
Par expertise médicale, on entend les médecins experts et expertes qui interprètent les problèmes cliniques, scientifiques ou techniques liés aux soins prodigués et qui émettent une opinion à leur égard. Ces médecins ont habituellement une formation et une expérience semblables à celles de leurs collègues ayant prodigué les soins à évaluer.
-
Un préjudice grave est un préjudice qui cause la mort, une blessure invalidante ou une incapacité majeure. Un préjudice lié aux soins de santé peut être attribuable au risque inhérent d’une investigation, d’un médicament ou d’un traitement. II peut également découler d’une défaillance dans le processus de prestation des soins.
-
Les facteurs liés aux patientes et patients regroupent toutes les caractéristiques ou les affections médicales présentes au moment de la consultation médicale, ou tout événement survenant durant la consultation.
-
D’après l’opinion d’expertes et d’experts.